Infections de la main: panaris, phlegmon et autres
Les infections de la main sont un motif de recours très fréquent aux urgences. Bien que le panaris en soit la forme la plus fréquente, les autres formes infectieuses doivent pouvoir être identifiées. En effet pour certaines tout retard de prise en charge comporte un risque séquellaire majeur.
Identifier les urgences
Bien que toutes ces pathologies soient détaillées dans la suite de cet article, il est important de préciser d'emblée que:
- Le phlegmon de la gaine des fléchisseurs et l'arthrite septique sont des pathologies courantes, leur prise en charge ne peut être retardée et requièrent un avis chirurgical.
- L'infection nécrosante des parties molles, très rare, est une urgence vitale.
- Le phlegmon des espaces celluleux de la main est une affection grave, de présentation variable, et qui constitue également une urgence chirurgicale.
Hormis les panaris que l'on peut traiter par antibiotiques au stade inflammatoire, il faut éviter au maximum les antibiothérapies à l'aveugle qui négativent les prélévements et compliquent la prise en charge post-opératoire.
panaris
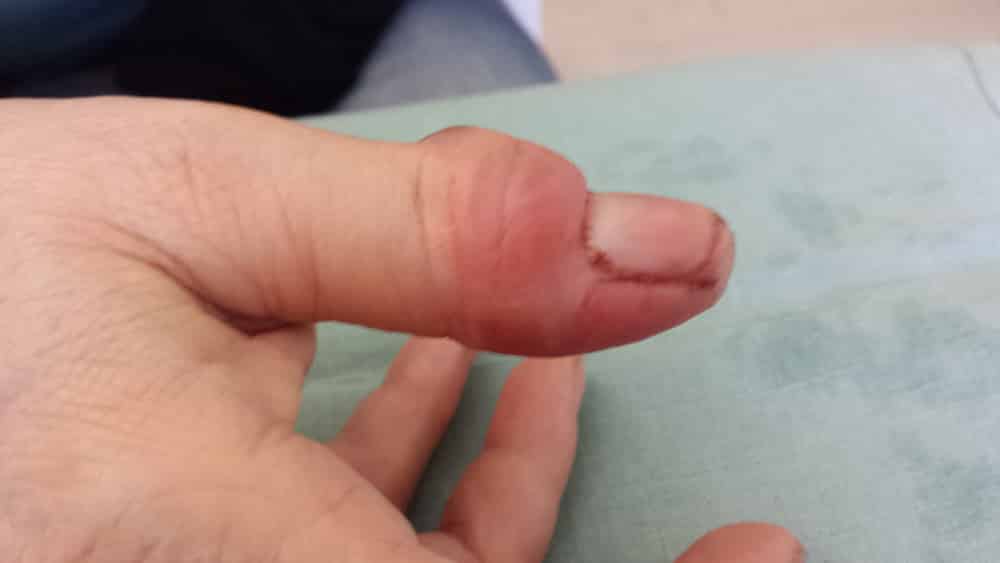
Il s'agit du motif le plus fréquent de recours aux urgences. La forme péri-unguéale (périonyxis) est plus courante que la forme pulpaire. Le diagnostic est aisé: érythème, gonflement et douleur. Aucun examen de biologie ou d'imagerie n'est nécessaire. Les signes associés sont rares et doivent faire suspecter une autre atteinte. On retrouve le plus souvent comme cause une plaie ou des ongles rongés.

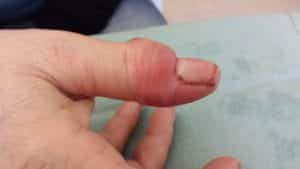
La prise en charge est guidée par la palpation rénitente ou non du panaris. En effet deux stades se succèdent: inflammatoire puis abcédé. Lorsque le patient se présente au stade inflammatoire, le toucher est dur (aucun abcès), et le traitement médical suffit (antibiothérapie et trempage quotidien d'Hexomédine ou Dakin) complété par une surveillance à une semaine tout au plus. Au stade abcédé (collecté), la mise à plat chirurgicale est nécessaire sans être urgente.
arthrite septique
La clinique est celle de toute arthrite: œdème, érythème, douleur intense à la mobilisation. Lorsqu'une porte d'entrée est retrouvée (plaie, morsure,...), le diagnostic est facile et la prise en charge chirurgicale s'impose.
Les formes spontanées sont fréquentes, et posent le problème du diagnostic différentiel avec une infection rhumatismale (goutte, chondrocalcinose) ou une cellulite. D'autant plus que ni l'imagerie ni la biologie n'aident au diagnostic différentiel. A titre d'exemple, les arthrites du poignet ne seraient septiques que dans moins de 5% des cas(1).
Le plus souvent la ponction articulaire est impossible en raison de la taille des articulations. Lorsque celle-ci est réalisable (le plus souvent au poignet), la cytologie oriente vers une origine septique lorsque les blancs sont supérieurs à 50 000/mm3 et les polynucléaires supérieurs à 75%(2).
Une fois le diagnostic certain (ou en cas de forte suspiscion), un lavage chirurgical de l'articulation est indispensable, de préférence dans les 3 jours suivant l'apparition des symptômes. Le risque séquellaire est important, de surcroît passés 7 jours où les séquelles sont quasi constantes(3).
Phlegmon de la gaine des fléchisseurs
Au niveau des doigts, les tendons fléchisseurs sont entourés d'une gaine. Lorsqu'un germe réussit à la pénétrer, il pourra se propager tout le long de cette dernière, et provoquer un phlegmon. A noter qu'au niveau du pouce et du 5ème doigt les gaines s'étendent au poignet, et peuvent parfois communiquer entre elles. Par conséquent un germe pénétrant la gaine des fléchisseurs au pouce pourra se propager au 5ème doigt (ou inversement), formant ainsi un tableau de "phlegmon à bascule".

Kanavel(4) fut en 1906 le premier à décrire cette pathologie. Les 4 signes cardinaux de Kanavel sont actuellement toujours utilisés pour établir le diagnostic:
- Flessum digital
- Douleur le long de la gaine
- Gonflement fusiforme du doigt
- Extension passive douloureuse

Les 4 signes de Kanavel ne sont pas toujours présents simultanément. Notamment la douleur le long de la gaine, qui peut apparaître tardivement, tandis que la douleur à l'extension passive est quasiment pathognomonique(5,6).
Aucune imagerie ni biologie n'est utile. En revanche il est absolument nécessaire de rechercher la porte d'entrée, qui sera traitée en même temps que le phlegmon. On pourra également rechercher des trainées de lymphangite ainsi que d'éventuelles adénopathies.
En l'absence de prise en charge, l'évolution se fera vers une fonte purulente des tendons fléchisseurs, une ischémie suivie d'une nécrose digitale. Il s'agit donc d'une urgence dont la prise en charge est chirurgicale.
Cellulite et abcès
La cellulite est une infection cutanée, située à la face dorsale de la main. La porte d'entrée n'est pas toujours retrouvée. Dans un premier temps, si aucune collection n'est associée, le traitement est médical avec antibiothérapie et surveillance rapprochée. Un moyen simple d'en assurer le suivi consiste à délimiter l'érythème au feutre.
En cas d'abcédation il s'agit d'un phlegmon de l'espace celluleux dorsal. La prise en charge devient alors chirurgicale. Dans ce cas aucune antibiothérapie ne doit être débutée avant l'intervention, afin que des prélèvements puissent être effectués.
Phlegmon des espaces celluleux de la main
La main comporte différents espaces celluleux(3,7):
- Un espace dorsal, déjà évoqué précédemment
- 3 espaces palmaires: thénarien, hypothénarien, palmaire médian
- Les commissures
- L'espace de Parona (entre le carré pronateur et les tendons fléchisseurs)
Le diagnostic est essentiellement clinique. L'échographie présente une excellente valeur prédictive négative, cependant elle tend à avoir de nombreux faux positifs.
L'abcès thénarien se présente comme une tuméfaction thénarienne atteignant également la première commissure. Le pouce est en abduction, l'adduction et l'opposition sont douloureuses.
Lorsque l'espace palmaire médian est atteint, on observe une perte de la concavité palmaire. En outre la mobilisation des 3ème et 4ème doigts est douloureuse.
L'abcès hypothénarien ne présente en revanche qu'une atteinte localisée, sans retentissement sur les chaines digitales.
L'atteinte commissurale se traduit quant à elle par une abduction des deux doigts adjacents, une douleur palmaire et un œdème dorsal.
Enfin au niveau de l'espace de Parona, le phlegmon provoque une douleur à la flexion passive des chaines digitales, parfois associée à une symptomatologie aiguë de canal carpien.
Quelle qu'en soit la forme, le phlegmon des espaces celluleux relève d'une prise en charge chirurgicale urgente.
Fasciite nécrosante
Il s'agit d'une infection des tissus mous (derme, graisse, muscle), qui outre son caractère nécrosant entraîne un retentissement hémodynamique pouvant aboutir au décès en l'absence de prise en charge. Le terme d'infection nécrosante des parties molles est actuellement préféré à celui de fasciite nécrosante. Elle est à la fois extrêmement grave ( 5 à 10% de décès, 25% d'amputations) mais aussi très rare (600 à 1200 cas chaque année aux USA)(8).
Le diagnostic est souvent difficile avant que ne surviennent les signes de gravité. Au stade initial la clinique peut ne retrouver qu'un tableau de cellulite, parfois sans porte d'entrée évidente. Puis la douleur augmente de manière disproportionnée comparativement à l'aspect clinique, avec secondairement apparition d'un œdème tendu allant au-delà de la zone érythémateuse, de crépitements sous-cutanés, de bulles de nécrose, et de signes systémiques (fièvres, hypotension, tachycardie). Parallèlement les thromboses vasculaires provoquent une décoloration cutanée, l'apparition de cloques, puis une ischémie et enfin une nécrose.
Cependant chacun de ces signes n'est présent que dans moins de 50% des cas. En cas de doute, des leucocytes > 15400 et une natrémie < 135 ont une bonne valeur prédictive positive(9). Parallèlement, un score LRINEC (Laboratory Risk Indicator for NECrotizing fasciitis) supérieur à 8 indique une probabilité supérieure à 75% d'infection nécrosante des parties molles:
| Marqueur biologique | Résultat | Score LRINEC |
|---|---|---|
| CRP | ≥ 150 mg/L | 4 |
| Leucocytes | 15 000 - 25 000/mm3 | 1 |
| > 25 000/mm3 | 2 | |
| Hémoglobine | 11 - 13,5 g/dL | 1 |
| < 11 g/dL | 2 | |
| Natrémie | < 135 mmol/L | 2 |
| Créatininémie | > 1,6 mg/dL | 2 |
| Glycémie | > 180 mg/dL | 1 |
Le scanner et l'échographie peuvent également aider au diagnostic, notamment en mettant en évidence des épanchements gazeux au sein des parties molles.
Devant toute suspicion d'infection nécrosante des parties molles des hémocultures sont prélevées. Cependant on n'attendra pas leurs résultats avant de réaliser un débridement chirurgical en urgence puis une antibiothérapie probabiliste secondairement adaptée aux prélèvements.
Bibliographie
Skeete K, Hess E, Clark T, Moran S, Kakar S, Rizzo M. Epidemiology of suspected wrist joint infection versus inflammation. J Hand Surg Am. 2011 Mar 1;36(3):469–74. [PubMed]
Margaretten M, Kohlwes J, Moore D, Bent S. Does this adult patient have septic arthritis? JAMA. 2007 Apr 4;297(13):1478–88. [PubMed]
Osterman M, Draeger R, Stern P. Acute hand infections. J Hand Surg Am. 2014 Aug 1;39(8):1628–35; quiz 1635. [PubMed]
Kanavel A. An anatomical, experimental, and clinical study of acute phlegmons of the hand. Q Bull Northwest Univ Med Sch. 1906 Mar 1;7(4):384–446. [PMC]
Pang H, Teoh L, Yam A, Lee J, Puhaindran M, Tan A. Factors affecting the prognosis of pyogenic flexor tenosynovitis. J Bone Joint Surg Am. 2007 Aug 1;89(8):1742–8. [PubMed]
Dailiana Z, Rigopoulos N, Varitimidis S, Hantes M, Bargiotas K, Malizos K. Purulent flexor tenosynovitis: factors influencing the functional outcome. J Hand Surg Eur Vol. 2008 Jun 1;33(3):280–5. [PubMed]
Crosswell S, Vanat Q, Jose R. The anatomy of deep hand space infections: the deep thenar space. J Hand Surg Am. 2014 Dec 1;39(12):2550. [PubMed]