Mallet Finger: Le Doigt en Maillet

Définition
Tout commence en général par un banal effort de flexion des doigts (ou plus rarement d'hyperextension). Cela peut être par exemple refaire son lit, ou alors encore rattraper un ballon. Sans que l'on ait forcément ressenti de douleur, la 3ème phalange du doigt tombe et il est impossible de l'étendre. Il s'agit d'un Mallet Finger.
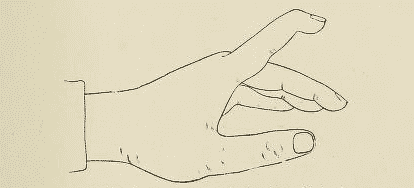
Comme son nom l'indique le "doigt en maillet", dont la traduction anglaise "Mallet Finger" est plus communément utilisée, correspond à une perte d'extension de l'articulation inter-phalangienne distale (IPD). Le doigt prend alors une forme que l'on pourrait apparenter à un maillet.
Afin de bien appréhender le mécanisme de cette lésion, nous commencerons par aborder succinctement l'anatomie du doigt.
Anatomie
Les doigts longs sont composés de 3 phalanges, numérotées de P1 à P3 de proximal en distal.
L'articulation inter-phalangienne distale (abrégée IPD) correspond à l'articulation entre les deuxième et troisième phalanges (P2 et P3).
L'appareil extenseur des doigts longs présente une anatomie assez complexe qu'il est cependant possible de schématiser en deux structures principales:
- Une bandelette médiane qui s'insère à la base de P2 et assure l'extension de l'articulation inter-phalangienne proximale (IPP).
- Deux bandelettes latérales qui se rejoignent pour former l'insertion terminale (ou distale) du tendon extenseur, assurant l'extension de l'articulation l'IPD.
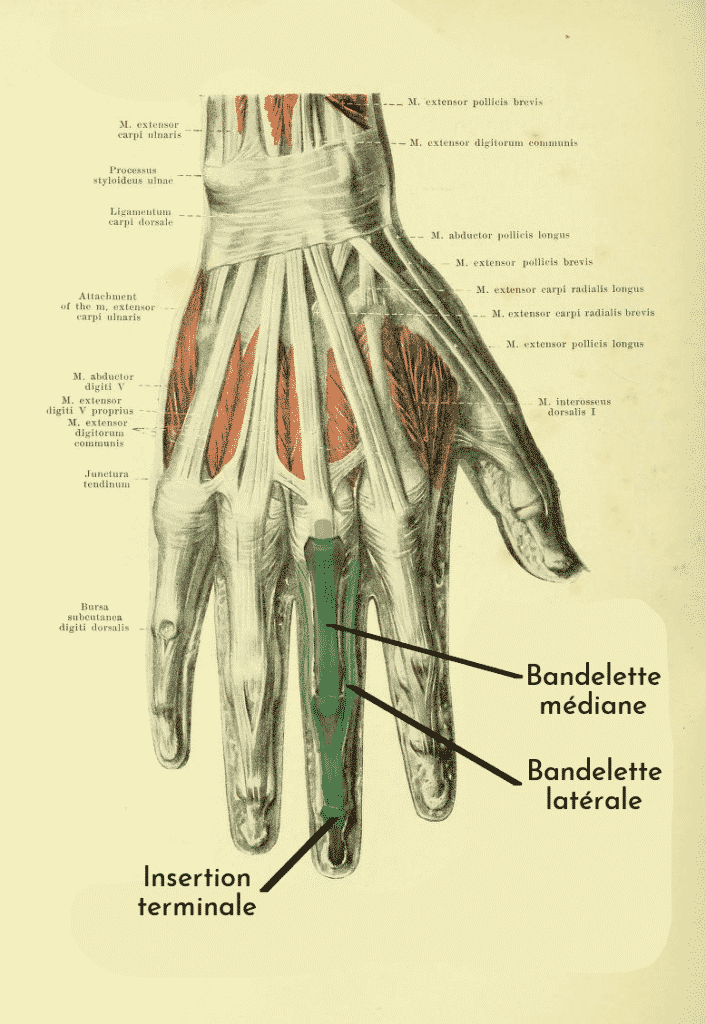
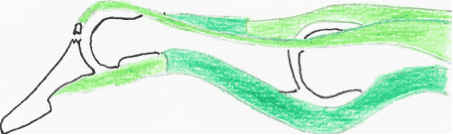
Le Mallet Finger correspond à une rupture de l'insertion distale du tendon extenseur. Cela aboutit à une perte d'extension de l'articulation inter-phalangienne distale (IPD).
Diagnostic
Le diagnostic est extrêmement simple. Outre le mécanisme typique évoqué plus haut, le patient présente comme principal symptôme une troisième phalange qui "tombe", impossible à étendre. La douleur associée est variable d'un individu à l'autre.
D'un point de vue épidémiologique il existe une nette prédominance masculine avant 50 ans. Passé cet âge le ratio entre les deux sexes s'équilibre. Certains ont évoqué une éventuelle composante génétique, avec des formes familiales, mais cela n'a pas encore été formellement prouvé à ce jour.
Les doigts les plus souvent atteints sont le majeur, l'annulaire, l'auriculaire de la main dominante. Le mallet finger peut aussi bien être consécutif à un effort minime qu'à une prise de force intense.
Le seul examen complémentaire nécessaire est une radiographie. Cette dernière permettra de rechercher une lésion osseuse associée (en général une avulsion osseuse sur la face dorsale de la base de la troisième phalange). Il est ainsi possible de distinguer les mallet finger "osseux" (avec arrachement osseux) et "tendineux" (aucune lésion radiologique). L'échographie n'a en général que peu d'intérêt, la clinique étant suffisante pour établir le diagnostic.

Classification
Les classifications sont principalement utilisées dans les études. En pratique courante on distingue simplement les formes osseuses et tendineuses.
Par ailleurs notons que les formes ouvertes (le plus souvent consécutives à une plaie profonde), ne sont pas l'objet de cet article. En effet leur mécanisme et leur traitement sont complètement différents.
Leur évocation n'a donc ici qu'une valeur informative.
Classification de DOYLE
Il s'agit d'une classification en 4 stades:
- Fermé
- Ouvert avec simple rupture tendineuse
- Ouvert avec perte de substance tendineuse
-
Associé à une fracture (3 sous-types désignés A, B, C):
- A: atteinte de la plaque de croissance (enfants)
- B: atteinte articulaire entre 20 et 50%
- C: atteinte articulaire > 50%
Classification de WEHBE et SCHNEIDER
Cette classification distingue 3 stades, qui peuvent être chacun divisés en 3 sous-types en fonction de l'atteinte articulaire.
Les 3 Stades:
- Articulation IPD non subluxée
- Subluxation de l'articulation IPD
- Atteinte de la plaque de croissance (enfants)
Les 3 sous-types permettent de désigner l'importance de l'atteinte articulaire:
- A: < 30%
- B: entre 30 et 60%
- C: >60%
Traitement
Dans la très grande majorité des cas aucune chirurgie n'est nécessaire, y compris dans les formes osseuses. Le traitement consiste alors en une immobilisation de l'articulation inter-phalangienne distale (IPD), en rectitude stricte, pendant 6 semaines à 2 mois. Le traitement est poursuivi de manière exclusivement nocturne les 6 semaines suivantes. L'immobilisation de l'articulation inter-phalangienne proximale (IPP) n'est par ailleurs pas utile.
Le succès du traitement repose en une rectitude stricte: à aucun moment l'articulation inter-phalangienne distale ne doit fléchir. La moindre flexion doit faire recommencer l'immobilisation à zéro en terme de durée. Tout retrait de l'attelle, par exemple pour la laver, doit se faire la main à plat sur une table.
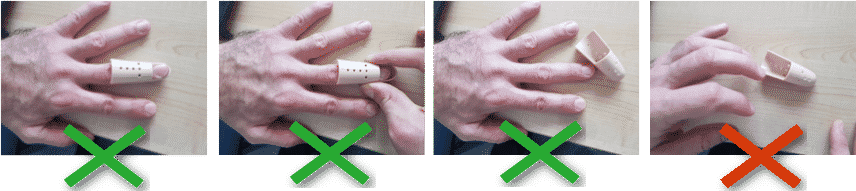
Aucune méthode d'immobilisation n'a démontré sa supériorité en terme de résultats. Il est donc possible d'utiliser indifféremment une attelle de Stack ou une orthèse sur mesure. La différence peut cependant se faire sentir sur le confort, et donc influer sur la compliance.
Les indications chirurgicales sont rares, et n'auront la plupart du temps d'intérêt qu'en cas d'échec du traitement par attelle.
Evolution
Habituellement les mallet fingers, lorsque le traitement est bien suivi, ne laissent que très peu de séquelles. En réalité, la plupart des patients ne ressentent aucune gêne à long terme. Contrairement aux formes osseuses, les mallet fingers tendineux laissent souvent un très léger flessum de l'articulation IDP, sans aucune conséquence fonctionnelle ni douloureuse.
Les conséquences d'un mallet finger non traité sont en revanche très handicapantes. Le flessum IPD se fixe et la bandelette médiane du tendon extenseur a tendance à se rétracter, car elle n'est plus maintenue en tension par les bandelettes latérales. Il apparaît alors une hyper-extension de l'articulation IPP. Le tout forme une déformation appelée "col de cygne", rendant le doigt inutilisable, et dont le traitement est particulièrement difficile.
