Compression du nerf cubital au coude

La compression du nerf cubital au coude est la deuxième pathologie compressive des nerfs périphériques, après le canal carpien(1–4). Bien que moins fréquente, la compression du nerf cubital au coude provoque des séquelles, à type d'amyotrophie ou paresthésies, dans 4 fois plus de cas que le canal carpien(5). Les traitements proposés comprennent une composante médicale et/ou chirurgicale.
Anatomie
Lors de son passage au niveau du coude, le nerf cubital (également appelé nerf ulnaire) croise plusieurs structures susceptibles de le comprimer. Il s'agit de l'arcade de Struthers, du septum intermusculaire brachial médial, de la gouttière épitrochléo-olécranienne surmontée par le ligament d'Osborne, et enfin l'arcade du fléchisseur ulnaire du carpe.
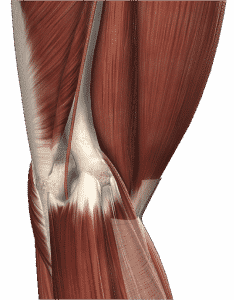
Dès que le coude fléchit, le nerf cubital subit naturellement une compression. Ceci à cause d'une baisse de 40% de la tranche de section au niveau de la gouttière épitrochléo-olécranienne, et aussi par élongation. Ainsi la compression "naturelle" du nerf cubital est minimale à 45° de flexion, et augmente ensuite de manière drastique passé 90° de flexion(6).
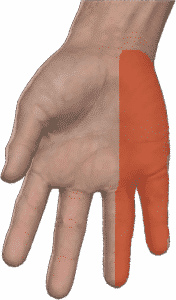
Au niveau de la main le nerf cubital innerve notamment les muscles interosseux, hypothénariens, ainsi que l'adducteur du pouce. Il est en outre responsable de l'innervation sensitive du 5ème doigt ainsi que du bord ulnaire du 4ème doigt.
Symptômes
La présentation initiale d'une compression du nerf cubital au coude comporte essentiellement des paresthésies et une hypoesthésie des 5ème et bord cubital du 4ème doigts. Les patients ont cependant souvent du mal à localiser précisément ces "fourmies". La douleur est inconstante, néanmoins lorsqu'elle existe c'est au bord médial du coude.
Par la suite dans les formes plus avancées l'atteinte musculaire provoque une sensation de maladresse, qui au fur et à mesure de l'aggravation évolue en un déficit des muscles interosseux. Ainsi certains gestes (boutonner une veste, ouvrir une bouteille, taper sur un clavier) deviennent alors difficiles puis impossibles. Enfin, lorsque l'atteinte est ancienne et complète, la main évolue en griffe ulnaire des 4ème et 5ème doigts, avec une fonte des muscles interosseux bien visible à la face dorsale de la main.
Examen clinique
Tests de provocation
En premier lieu on tentera de reproduire la symptomatologie (paresthésies, douleurs...) occasionnée par la compression du nerf cubital. A cette fin les deux tests de provocation les plus fréquents sont la flexion du coude pendant 60 secondes et la recherche d'un signe de Tinel (percussion du nerf). A savoir que leurs sensibilités respectives sont de 75% et 70%. De plus lors de la manœuvre de flexion, une pression simultanée sur le nerf cubital augmente la sensibilité du test à 95%(7).
Atteinte sensitivo-motrice
On recherchera ensuite des signes fonctionnels de compression du nerf cubital au coude. Les paresthésies sont habituellement le signe le plus précoce et le plus souvent rapporté par les patients. Le déficit sensitif peut être quant à lui au départ discret, et il est parfois utile de réaliser un test discriminatoire de Weber. Enfin le déficit moteur est mis en évidence à l'aide de 3 tests en pratique courante: Froment, Wartenberg, croisement des doigts.
Tout d'abord le test de Froment, le plus "classique", consiste à demander au patient de pincer une feuille entre le pouce et l'index. En cas de déficit du muscle adducteur du pouce ce dernier est obligé de plier l'articulation interphalangienne du pouce pour y arriver.

Le test de Wartenberg correspond à une impossibilité de réaliser une adduction du 5ème doigt, lorsque les interosseux palmaires ne peuvent plus contre-balancer l'action de l'extenseur propre du V. Il y a alors une abduction permanente du 5ème doigt.
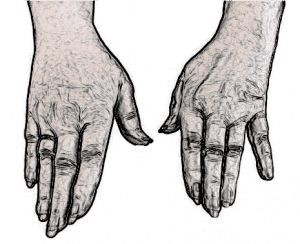
Dans le même esprit, le test du croisement des doigts permet également de mettre en évidence un déficit des muscles interosseux: lorsqu'on lui demande, il est impossible au patient de croiser l'index sur le majeur.
En dernier lieu, comme nous l'avons vu, dans les stades les plus avancés les patients présentent une main caractéristique avec amyotrophie des espaces interosseux et de la première commissure et une griffe cubitale qui devient petit à petit irréductible.
Examens paracliniques
Actuellement l'électromyogramme reste l'examen de référence concernant les neuropathies compressives du nerf cubital au coude. Il faut cependant garder à l'esprit qu'il y a beaucoup de faux négatifs (plus de 10%)(8).
De manière plus récente l'échographie a été mise en avant comme alternative à l'électromyogramme. Il s'agirait de mesurer un ratio entre les tranches de section du nerf cubital avant et après les potentiels sites de compression(9–12). Bien que prometteuse cette technique n'est pas encore utilisée en pratique courante.
Pour finir il est parfois également utile de réaliser une radiographie du coude à la recherche d'une éventuelle anomalie osseuse qui pourrait être compressive.
Traitement
Lorsque les symptômes sont intermittents, et qu'il n'y a pas d'amyotrophie, un traitement médical peut suffire(13). Cela consiste en un aménagement des activités de telle sorte que le patient évite les mouvements répétitifs en flexion/extension. Une attelle nocturne à 45° de flexion peut également être proposée, tout en sachant qu'elle est d'égale efficacité à la limitation d'activités(14).
Les infiltrations de corticoïdes peuvent être tentées, cependant leur efficacité est généralement faible(15).
Finalement, en cas de symptomatologie marquée, la décompression chirurgicale devient nécessaire. Cependant les succès, que ce soit en terme de délais que de taux de récupération, restent moindres que pour les canaux carpiens.
Bibliographie
Bozentka D. Cubital tunnel syndrome pathophysiology. Clin Orthop Relat Res. 1998 Jun 1;(351):90–4. [PubMed]
Coppieters M, Bartholomeeusen K, Stappaerts K. Incorporating nerve-gliding techniques in the conservative treatment of cubital tunnel syndrome. J Manipulative Physiol Ther. 2004 Nov 1;27(9):560–8. [PubMed]
Robertson C, Saratsiotis J. A review of compressive ulnar neuropathy at the elbow. J Manipulative Physiol Ther. 2005 Jun 1;28(5):345. [PubMed]
Boone S, Gelberman R, Calfee R. The Management of Cubital Tunnel Syndrome. J Hand Surg Am. 2015 Sep 1;40(9):1897–904; quiz 1904. [PubMed]
Mallette P, Zhao M, Zurakowski D, Ring D. Muscle atrophy at diagnosis of carpal and cubital tunnel syndrome. J Hand Surg Am. 2007 Jul 1;32(6):855–8. [PubMed]
Gelberman R, Yamaguchi K, Hollstien S, Winn S, Heidenreich F, Bindra R, et al. Changes in interstitial pressure and cross-sectional area of the cubital tunnel and of the ulnar nerve with flexion of the elbow. An experimental study in human cadavera. J Bone Joint Surg Am. 1998 Apr 1;80(4):492–501. [PubMed]
Novak C, Lee G, Mackinnon S, Lay L. Provocative testing for cubital tunnel syndrome. J Hand Surg Am. 1994 Sep 1;19(5):817–20. [PubMed]
Greenwald D, Blum L, Adams D, Mercantonio C, Moffit M, Cooper B. Effective surgical treatment of cubital tunnel syndrome based on provocative clinical testing without electrodiagnostics. Plast Reconstr Surg. 2006 Apr 15;117(5):87e–91e. [PubMed]
Beekman R, Visser L. Sonography in the diagnosis of carpal tunnel syndrome: a critical review of the literature. Muscle Nerve. 2003 Jan 1;27(1):26–33. [PubMed]
Lad S, Santarelli J, Patil C, Steinberg G, Boakye M. National trends in spinal arteriovenous malformations. Neurosurg Focus. 2009 Jan 1;26(1):1–5. [PubMed]
Wiesler E, Chloros G, Cartwright M, Shin H, Walker F. Ultrasound in the diagnosis of ulnar neuropathy at the cubital tunnel. J Hand Surg Am. 2006 Sep 1;31(7):1088–93. [PubMed]
Terlemez R, Yilmaz F, Dogu B, Kuran B. Comparison of Ultrasonography and Short-Segment Nerve Conduction Study in Ulnar Neuropathy at the Elbow. Arch Phys Med Rehabil. 2018 Jan 1;99(1):116–20. [PubMed]
Dellon A. Review of treatment results for ulnar nerve entrapment at the elbow. J Hand Surg Am. 1989 Jul 1;14(4):688–700. [PubMed]
SVERNLÖV B, LARSSON M, REHN K, ADOLFSSON L. Conservative Treatment of the Cubital Tunnel Syndrome. J [Internet]. 2009 Mar 12;34(2):201–7. Available from: [10.1177/1753193408098480"](http://dx.doi.org/http://dx.doi.org/[10.1177/1753193408098480](https://doi.org/10.1177/1753193408098480)
vanVeen K, Alblas K, Alons I, Kerklaan J, Siegersma M, Wesstein M, et al. Corticosteroid injection in patients with ulnar neuropathy at the elbow: A randomized, double-blind, placebo-controlled trial. Muscle Nerve. 2015 Sep 1;52(3):380–5. [PubMed]